Conteúdo
- Sintomas do câncer
- Câncer de Mama
- Câncer de Pele
- Câncer de Útero
- Leucemia (câncer no sangue)
- Câncer de Osso (ósseo)
- Câncer de Pâncreas
- Câncer de Próstata
- Câncer de Fígado
- Câncer de Tireóide
- Câncer das Glândulas Salivares
- Câncer de Cólon
- Câncer de Pulmão
- Câncer de Garganta (Laringe)
- Câncer Oral (de boca)
- Câncer de Bexiga
- Câncer do Testículo
- Câncer de Estômago
- Câncer de Ovário
- Mesotelioma
- Mieloma Múltiplo
- Câncer de Vagina
- Câncer de Vulva
- Tumor Cerebral
- Câncer de Vesícula Biliar
- Câncer de Rim
- Linfoma Não-Hodgkin e Hodgkin
- Câncer de Olho
- Câncer de Pênis
- Câncer de Colo Uterino (cervical ou de útero)
- Tumor de Wilms
- Câncer de Esôfago
- Câncer de Ânus (Anal)
- Câncer de Coração
- Retinoblastoma
- Câncer Retal
- Neuroblastoma
- Rabdomiossarcoma
- Imagens contra o câncer
Versão em espanhol
Câncer de Cólon
O câncer de cólon (ou câncer colorretal) não necessariamente manifesta sintomas. Por isso, depois dos cinquenta anos de idade é recomendável fazer exames para detectar sua presença.
Os sintomas de câncer de cólon costumam ser:
- Sangue nas fezes (sangue fecal), aparente ou oculto: nesse caso pode ser detectado mediante exame clínico.
- Prisão de ventre contínua recentemente iniciada. Ás vezes pode gerar uma obstrução completa ou diarreia persistente.
Em casos extremos, há uma obstrução ou perfuração intestinal com periotonite.
- Dor abdominal.
Outros sintomas menos específicos são:
- Perdas de peso sem explicação.
- Em um estágio mais avançado, as metástases hepáticas podem produzir um fígado anormalmente grande ao ser palpado.
O câncer colorretal pode não apresentar quaisquer sinais ou sintomas em seus estágios iniciais, porque há muito espaço no abdome onde o tumor pode crescer. Os sintomas geralmente aparecem quando o tumor bloqueia (obstrui) o cólon ou o reto, ou quando provoca ulcerações (feridas).
 |
Os sintomas do câncer colorretal dependem do lugar onde o tumor se encontra, se no cólon ou no reto. A obstrução do cólon ascendente (lado direito) é pouco provável, porque a matéria fecal desta parte do cólon ainda está em estado líquido e pode facilmente eliminar-se. As fezes negras, (cor do asfalto), são conhecidas como melena, estão geralmente associadas com tumores do cólon ascendente. O sangramento retal de cor vermelho brilhante, misturado com fezes, ou em sua superfície, é mais comum em tumores do cólon descendente (lado esquerdo) ou do reto.
Os sinais e sintomas tardíos do câncer colorretal se produzem quando o câncer se dissemina a outras partes do corpo, incluindo outros órgãos. Nem todas as pessoas com câncer colorretal avançado apresentam os seguintes sinais e sintomas tardios: fortes dores abdominais, acúmulo de líquido no abdome (ascite), aumento do fígado (hepatomegalia), icterícia, aumento dos gânglios linfáticos, dor no quadril ou nádegas, problemas respiratórios e perda de apetite.
O QUE É O CÂNCER DE CÓLON
O câncer colorretal é um tumor maligno que começa nas células do cólon ou do reto. O cólon e o reto em conjunto formam o intestino grosso. O cólon absorve a água e os nutrientes dos alimentos e os resíduos passam ao reto.
 |
Muitas vezes, o câncer colorretal começa nas células glandulares que produzem o muco e os fluidos digestivos. Estas células revestem o interior do cólon e do reto. Este tipo de câncer é chamado de adenocarcinoma do cólon e do reto.
Também é possível que uma pessoa desenvolva tipos raros de câncer colorretal, tais como o tumor carcinoide, o linfoma e o sarcoma.
TESTES CLÍNICOS
Geralmente, os testes físicos são decepcionantes. O toque retal é feito com o dedo protegido por luvas. O dedo inserido no ânus permite buscar possíveis anomalias no reto. É um exame rápido e econômico, mas só detecta anomalias ao redor do reto (uns 30% de tumores de reto são detectados).
Colonoscopia
A Colonoscopia é um exame de referencia: uma sonda (coberta de plástico e de longitude flexível) é introduzida através do ânus e vai deslizando lentamente até alcançar o intestino, normalmente o procedimento é feito com anestesia geral. Permite observar a parede do ânus na localização da válvula ileocecal (estrutura situada na transição entre a porção final do intestino delgado, e a parte inicial do intestino grosso), na altura do ceco, e ao apêndice ileocecal e coletar amostras. Si um pólipo é encontrado, é completamente removido e analisado em laboratório mediante histologia (estudo dos tecidos) sua eliminação reduz consideravelmente o risco de câncer.
A sigmoidoscopia, um exame mais rápido e menos completo, utiliza uma sonda delgada semi-rígida que permite a exploração do reto e do cólon sigmoide, no entanto não permite explorar o resto do cólon.
As amostras de tecido são introduzidas em um bloco de parafina para a extração de finas seções de alguns poucos micrômeros. Depois de sofrer coloração, as seções são examinadas num microscópio por um médico especialista em anatomia patológica (ou em histologia). A amostra se classifica de acordo com o formato do tumor ou tipo de célula.
Com frequência se encontram adenomas (pólipos adenomatosos) no intestino. Embora sejam considerados benignos, se forem deixados no local os pólipos podem se transformar em câncer, se são grandes (mais de um centímetro de diâmetro), e ou se tem vilosidades.
Os pólipos pequenos e os pólipos tubulares são menos perigosos. Também há o que chamamos de pólipos hiperplásicos considerados praticamente sem riscos. Por último podemos encontrar no cólon os adenocarcinomas, que são os cânceres reais com células displásicas. Esta primeira etapa de invasão pode evoluir e extenderse a outros órgãos provocando metástase no fígado, que causa a morte com mais frequência do que o tumor original.
Radiologia
Colonografia
Imagens de diagnósticos podem ser obtidas mediante o uso de um scanner ou com a ajuda de uma técnica de distensão colônica. Esta técnica em particular é conhecida como colonografia. A distensão pode ser feita através de um enema com água ou insuflação de gás.
No caso do enema com agua chamamos de colonografia com água. Sua indicação é essencialmente o diagnóstico do câncer colorretal e se propõe como uma alternativa a colonoscopia antes que se apresentem os sintomas indicativos de câncer de cólon, especialmente em idosos ou pessoas frágeis onde de inicio, não se recomenda dar anestesia geral.
A segunda técnica, chamada colonografia com colonoscopia virtual, é obtida mediante distensão gasosa preferivelmente com dióxido de carbono e é uma poderosa alternativa a colonoscopia não só para o diagnóstico do câncer mas também para as lesões pré-cancerosas (os adenomas). Este método de exploração, em ascensão, requer uma preparação do intestino 48 horas antes, muito semelhante a preparação para colonoscopia.
O scanner é externo, sem injeção de contraste e com uma radiação muito baixa (até 10 vezes menor que de uma exploração abdominal normal). Com precisão de controle, em tempo real, da pressão da insuflação, o risco de perfuração é quase inexistente e, em qualquer caso, muito menor do que o da colonoscopia. Um radiologista experiente nesta técnica pode alcançar uma taxa significativa de detecção de lesões maior que a taxa obtida através da colonoscopia, já que algumas lesões, em particular as que estão atrás das dobras, não podem ser observadas por colonoscopia. A colonografia não permite a recessão de um pólipo, mas permite reduzir em uns 90% o número de colonoscopias necessárias.
Enema de Bário
A radiografia com enema de sulfato de bário (comumente chamado de enema de bário) é muito menos eficiente que a colonografia, e seu uso está desaparecendo gradualmente.
Outros tipos de testes são pouco utilizados, por serem muito caros, muito recentes, muito específicos ou sensíveis (vídeo capsula, PET, CEA,...).
DETECÇÃO DO CÂNCER DE CÓLON
 |
Os pólipos ou tumores no cólon têm vasos sanguíneos em sua superfície que podem liberar uma pequena quantidade de sangue nas fezes. O exame de sangue oculto nas fezes ajuda a identificar rapidamente os pólipos adenomatosos antes de se tornarem cancerosos.
Há 2 tipos de exame de sangue oculto nas fezes usados para detectar o câncer colorretal:
- Teste Imunoquímico Fecal. Este é um novo tipo de teste que utiliza determinados anticorpos do sangue humano para encontrar traços de sangue nas fezes.
Pode haver restrições de alimentos ou de medicamentos para o uso de alguns kits de provas de sangue oculto nas fezes, por isso é importante rever as instruções incluídas no kit de testes. O médico pode dar uma lista de alimentos e medicamentos que se deve evitar antes do teste.
Para realizar a prova de sangue oculto nas fezes, a pessoa em sua própria casa colhe amostras de fezes de 2-3 defecações diferentes. Estas amostras são colocadas em um papel especial para coleta de fezes ou em um coletor de plástico universal. A pessoa, então, leva o coletor ao laboratório para realização dos exames e em alguns países o recebe de volta em casa através dos correios.
Um resultado negativo significa que não foi encontrado sangue nas fezes, enquanto que um resultado positivo significa que foi encontrado. As pessoas que têm um resultado positivo necessitarão mais testes.
Pessoas com alto risco de câncer de cólon
As pessoas que têm um risco mais alto do que a média de desenvolver câncer colorretal podem precisar ser examinadas com maior frequência e mais cedo do que as pessoas com um risco médio. Um plano pessoal para detecção precoce do câncer colorretal pode incluir: exame de sangue oculto nas fezes (baseado no guáiaco ou imunoquímica), avaliação do risco genético, colonoscopia (exame que permite ao médico observar o revestimento completo do cólon usando um tubo longo e fino com luz), sigmoidoscopia flexível (teste que permite ao médico observar o revestimento do reto e a parte inferior do cólon usando um tubo fino e flexível), enema de bário com duplo contraste (raio-x do cólon e do reto).
TUMORES BENIGNOS DE CÓLON
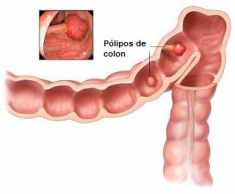
Os tumores benignos mais comuns no cólon são os pólipos colorretais.
Pólipos Colorretais Benignos
Aproximadamente metade dos adultos com mais de 40 anos desenvolvem pedaços de tecidos chamados pólipos que crescem na parede interna (mucosa) do cólon ou do reto. Não está claro como ou porque na maioria das pessoas se desenvolvem esses pólipos. Os pólipos podem se assemelhar a um cogumelo com cabeça e haste (pólipos pediculados). Eles também podem ser planos e crescer ao longo da superfície interna da parede do cólon ou do reto (pólipos sésseis). A maioria dos pólipos são não cancerosos (benignos), mas alguns têm potencial para se tornarem cancerosos (malignos). Os pólipos colorretais benignos são mais comuns em homens do que nas mulheres.
 |
Existem outros tipos de pólipos benignos muito menos comum do que os pólipos hiperplásicos:
- Pólipos Inflamatórios (Pseudopólipos). Geralmente associados a doenças intestinais inflamatórias crônicas tais como a Doença de Crohn ou a colite ulcerativa.
- Hamartomas. Estes contém células normais com uma disposição anormal.
- Pólipos Juvenis. Também chamados de pólipos de retenção. Eles contêm muitas glândulas mucosas. Costumam ser um único pólipo grande e é encontrado principalmente em crianças menores de 10 anos.
- Lipomas. Se desenvolvem no interior das células de gordura do cólon.
- Pólipos Linfóides. Contêm células linfóides, um tipo de glóbulo branco.
Os seguintes fatores de risco podem aumentar a probabilidade de desenvolver pólipos colorretais: idade (ser maior de 50 anos, com exceção de pólipos juvenis), histórico familiar ou pessoal de câncer de cólon ou pólipos colorretais.
Os pólipos colorretais benignos geralmente não apresentam nenhum sintoma. Geralmente são encontrados durante o teste de detecção do câncer colorretal ou devido a investigação de outras doenças não relacionadas. Se apresentam sintomas, estes podem incluir: sangramento retal, sangue nas fezes, fadiga (causada por anemia) e dor abdominal.
Se os sinais e sintomas de pólipos colorretais estão presentes, ou se o médico suspeita de pólipos colorretais, testes serão realizados para fazer um diagnóstico. Os testes podem incluir: exame digital retal, enema de bário com duplo contraste, exame de sangue oculto nas fezes, sigmoidoscopia, colonoscopia e colonoscopia virtual.
As opções de tratamento para pólipos do cólon incluem:
- Eliminação do pólipo (polipectomia) durante a colonoscopia ou sigmoidoscopia. Os pólipos que têm cabeça e haste (pedunculado) são facilmente removidos com o fio flexível do endoscópio (polipectomia endoscópica). O fio é colocado em torno da haste do pólipo, o mais próximo possível da parede do cólon ou do reto e o laço de arame é apertado para cortar através do pólipo. Uma corrente eléctrica passa através do aro de arame para deter a hemorragia. O pólipo é removido para ser analisado por um patologista. Se células cancerígenas são encontradas na área onde a haste do pólipo se encontra com a parede do cólon ou do reto, uma cirurgia adicional pode ser necessária para remover o câncer por completo.
- Eliminação da parte do cólon ou do reto que têm pólipos. Os pólipos sésseis não podem ser removidos tão facilmente como os pólipos pedunculados porque estão contra a parede do cólon ou do reto. Para remover completamente um pólipo séssil, e para dar ao patologista uma boa amostra para o diagnóstico, geralmente é necessária uma cirurgia.
TRANSTORNOS PRÉ-CANCEROSOS DO CÓLON E DO RETO
Os transtornos pré-cancerosos mais comuns do cólon e do reto são: pólipos adenomatosos (adenomas), síndromes de polipose, polipose adenomatosa familiar e o câncer de cólon hereditário sem polipose.
Pólipos Adenomatosos do Cólon
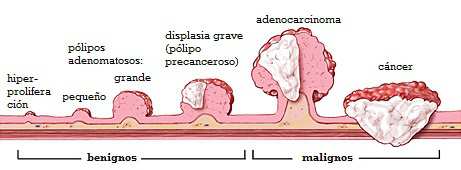 |
A incidência de adenomas aumenta com a idade. Mais de 50% das pessoas com 80 anos ou mais vão ter um adenoma. A maioria vai se desenvolver no reto e no cólon sigmóide.
Existem 3 tipos de pólipos adenomatosos:
- Adenomas Tubulares. Assemelham-se a um cogumelo com cabeça e haste (pedunculados). A superfície exterior é vista como uma série de tubos. Podem ser facilmente removidos com uma colonoscopia. São os mais comuns e menos prováveis de todos. Quanto maior seja o adenoma tubular, maior a probabilidade de se tornarem malignos (pólipos maiores que 2 cm tem mais probabilidades de se tornarem câncer)
- Adenomas Vilosos. Eles têm um aspecto borrado com numerosas projeções longas e finas. São geralmente planos, com uma base larga e ampla (séssil) e podem chegar a ser muito grandes, tornando difícil sua remoção. Em alguns casos pode ser necessário uma remoção cirúrgica (ressecção) caso não seja possível remove-los completamente através da polipectomia. Eles são os mais propensos a se transformar em câncer, especialmente se são grandes.
- Adenomas Tubulovilosos. Eles parecem ser uma mistura de adenomas tubulares e vilosos.
Os seguintes fatores de risco podem aumentar as probabilidades de uma pessoa de desenvolver pólipos adenomatosos: aumento da idade e histórico familiar ou pessoal de câncer colorretal ou pólipos.
Os pólipos adenomatosos geralmente não têm sintomas e são descobertos durante as provas de detecção do câncer colorretal ou de outras doenças não relacionadas. Estes sintomas de pólipos adenomatosos podem incluir: sangramento retal (se o sangramento continuar por um longo tempo, pode levar a anemia), sangue nas fezes, diarréia ou constipação, diminuição da quantidade de fezes expelidas, dor abdominal, inchaço (prolapso) de um pólipo através do ânus e obstrução intestinal (no caso de um adenoma grande).
Os exames de detecção e opções de tratamento para os pólipos adenomatosos de cólon são os mesmos que para os pólipos colorretais benignos.
Síndrome de Polipose
Algumas pessoas apresentam um transtorno hereditário raro que faz com que se desenvolvam um grande número de pólipos no cólon (síndrome de polipose). As síndromes de polipose aumentam significativamente o risco de desenvolvimento do câncer colorretal. Os 2 principais tipos de síndrome de polipose são:
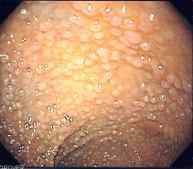 |
- Câncer de cólon hereditário sem polipose. Os pólipos estão presentes, mas não em tão grande número como na síndrome de polipose. Pessoas com essa síndrome têm um risco estimado entre 70-80% de desenvolver câncer colorretal. Representa 3-5% de todos os cânceres colorretais identificados através do registro de histórico familiar e testes genéticos.
As síndromes de polipose geralmente não apresentam quaisquer sintomas, embora raramente, possa ocorrer sangramento (especialmente a partir de pólipos no reto) e obstrução intestinal devido a um pólipo grande.
Os testes de detecção são os mesmos que os já visto anteriormente para pólipos benignos de cólon.
O risco de uma pessoa com síndrome de polipose na idade de 40 anos desenvolver câncer colorretal é de quase 100%. A única maneira conhecida para reduzir o risco de câncer colorretal é a colectomia, ou seja, remover o cólon e uma parte ou a totalidade do reto em uma idade precoce (entre 15 e 20 anos de idade) ou assim que a síndrome seja diagnosticada. Os tipos de colectomia incluem:
- Colectomia Subtotal. Se elimina a maior parte do cólon, e o intestino delgado se conecta à parte restante do reto. As pessoas que têm uma colectomia subtotal necessitarão fazer sigmoidoscopias regulares para controlar os pólipos nas partes restantes do reto.
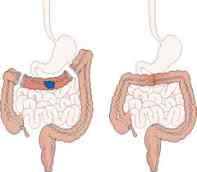 |
- Proctocolectomia. Todo o cólon e o reto são removidos e o intestino delgado se conecta a uma abertura no abdómen (ileostomia) que permite ao corpo se livrar dos resíduos. Algumas pessoas podem fazer a proctocolectomia restauradora em que o intestino delgado é conectado ao ânus.
Pessoas com câncer de cólon hereditário sem polipose têm um risco em torno de 70-80% de desenvolver câncer colorretal durante sua vida. A maioria dos casos de câncer colorretal ocorre no lado esquerdo do cólon (cólon descendente). No entanto, os indivíduos com câncer de cólon hereditário sem polipose tendem a ter câncer colorretal no lado direito do cólon (cólon ascendente). A cirurgia é a única maneira conhecida para reduzir o risco de câncer colorretal nestas pessoas. Os tipos de cirurgia são a colectomia subtotal e a colectomia.
Mulheres com câncer de cólon hereditário sem polipose também correm maior risco de desenvolver câncer de útero e de ovário, e podem necessitar a remoção do útero e ovários. Esta possibilidade deve ser discutida com o médico.
Pessoas com câncer de cólon hereditário sem polipose também correm maior risco de desenvolver câncer de estômago, de intestino delgado, de fígado, das vias biliares, do pâncreas, do rim e câncer de cérebro. É importante conversar com seu médico sobre como atuar ante a este maior risco.
TUMORES MALIGNOS DE CÓLON E RETO
Adenocarcinoma de Cólon
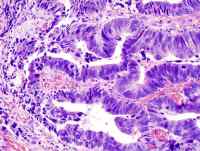 |
- Adenocarcinoma Mucinoso (colóide). Caracterizado por grandes quantidades de muco fora das células tumorais.
- Adenocarcinoma de Anel de Sinete. Caracterizado por grandes quantidades de muco no interior da célula que deslocam o núcleo da mesma, dando-lhe uma aparência de anel.
Tumores Colorrectais Raros
Os tumores colorretais raros ocorrem com menos frequência (menos de 5%) que os adenocarcinomas. Os tumores colorretais raros são:
- Tumores Carcinoides de Cólon. Também chamados de tumores neuroendócrinos. Normalmente não segregam hormonas (ao contrário da maioria dos tumores carcinoides em outras partes do corpo), e geralmente se desenvolvem no ceco ou no reto.
- Linfoma de Cólon. A maioria dos linfomas colorretais são linfomas não-Hodgkin que se desenvolvem no tecido linfático do cólon. Podem ser de grau baixo, intermediário ou elevado, e geralmente se desenvolvem no ceco ou no reto.
- Sarcoma de cólon. O tipo mais comum é leiomiossarcoma, que ocorre no músculo liso do cólon ou do reto e geralmente é tratado com cirurgia.
Outros tumores pouco frequentes do cólon são o tumor do estroma gastrointestinal, o carcinoma de células adenoescamosas, o carcinoma de células escamosas, o carcinoma de células pequenas (carcinoma de células de aveia), o carcinoma medular e o melanoma de cólon.
FATORES DE RISCO PARA O CÂNCER COLORRETAL
Os factores de risco para padecer de câncer de cólon podem ser diferentes, dependendo das partes do cólon. No entanto, algumas pessoas com câncer colorretal não têm fatores de risco identificáveis.
A incidência de câncer colorretal aumenta com a idade. A maioria das pessoas diagnosticadas com câncer colorretal são maiores de 50 anos e é mais comum em homens do que em mulheres. Sua incidência também é maior nos países industrializados da América do Norte, noroeste da Europa e Austrália. Os países menos industrializados da Ásia, África e América do Sul têm uma menor incidência de câncer de cólon.
Os seguintes fatores, por ordem de importância, aumentam o risco de desenvolvimento de câncer colorretal:
- Histórico familiar.
- Pólipos no cólon ou no reto.
- Polipose adenomatosa familiar.
- Transtornos semelhantes a polipose adenomatosa familiar: polipose adenomatosa atenuada, polipose associada à MYH, e Síndrome de Turcot.
- Síndrome de Lynch (também chamada de câncer colorretal hereditário sem polipose).
- Transtornos genéticos raros: síndrome de polipose juvenil (doença hereditária que causa o desenvolvimento de hamartomas), Sidrome de Peutz-Jeghers (uma mutação do gene STK11 que causa hamartomas no trato digestivo, bem como sardas azuis ou marrom escuro na face, mãos, pés e no interior da boca), síndrome de polipose mista hereditária (doença que provoca o crescimento de muitos tipos diferentes de pólipos), Síndrome de Cowden e Síndrome Bannayan-Riley-Ruvalcaba. Estes transtornos genéticos raros são parte de um grupo de distúrbios causados por uma mutação no gene supressor de tumores PTEN, que causa um maior risco de desenvolver tumores benignos e cancerosos.
- Inatividade física.
- Estar acima do peso ou obeso. O câncer colorretal ocorre mais frequentemente em pessoas obesas ou com sobrepeso do que aquelas com um peso saudável. Ter um maior índice de massa corporal (IMC) aumenta o risco de desenvolver câncer de cólon em homens e mulheres, embora ao que parece os homens estão em maior risco.
- Comer uma dieta rica em carne vermelha (vaca, porco, cordeiro e cabra).
- Comer carnes processadas. Carnes processadas (defumadas), são as que passam por um processo de moagem, temperos e adição de conservantes tais como nitratos ou nitritos.
- Beber álcool. O álcool aumenta o risco de desenvolver câncer colorretal em pessoas que bebem mais de 30 gramas de álcool por dia.
- Dieta baixa em fibras. A evidência mostra que o consumo de alimentos que contêm fibra dietética protege contra o câncer colorretal.
- Doença inflamatória intestinal. É uma doença em que o revestimento do trato digestivo se inflama, causando úlceras e sangramento. A colite ulcerativa e a Doença de Crohn são duas enfermidades deste tipo. A colite ulcerosa aumenta o risco de câncer de cólon mais do que a Doença de Crohn.
- Diabetes. Pessoas com diabetes tipo 2 têm taxas mais altas de câncer colorretal. Há uma associação porque dois dos fatores de risco para o desenvolvimento de diabetes (sedentarismo e obesidade) também são fatores de risco para o câncer colorretal.
- Ascendência judia Ashkenazi. O povo judeu de ascendência européia do leste (judeus Ashkenazi) têm um risco mais elevado do que a média de desenvolver câncer de cólon. Este grupo costuma ter uma mutação específica no gene APC que aumenta o risco de câncer colorretal. Esta mutação genética não é comum entre outros grupos étnicos.
- Histórico pessoal de câncer de mama, de ovário ou de útero.
- Fumar. Os pesquisadores acreditam que pode levar muito tempo (talvez até 20 anos), até que o câncer do cólon se desenvolva devido ao tabagismo. Parece que o risco aumenta com o período de tempo que uma pessoa fuma e a quantidade fumada.
- Ter uma estatura alta. Vários estudos observaram que a altura é um fator de risco para o câncer de cólon, mas provavelmente não para o câncer retal. Os investigadores acreditam que este aumento do risco pode ser devido à influência das hormonas de crescimento na puberdade.
- Cozinhar carne em altas temperaturas. Cozinhar a carne (incluindo carne bovina, suína e de aves) e o peixe em altas temperaturas (frito, grelhado ou assado) cria produtos químicos chamados aminas heterocíclicas que estão associadas com um risco maior de desenvolver câncer colorretal. A gordura da carne, frango ou peixe que pinga sobre as brasas ou pedras cria outras substâncias potencialmente causadoras de câncer chamadas hidrocarbonetos aromáticos policíclicos que se adicionam aos alimentos através da fumaça e das chamas.
- Exposição à radiação ionizante.
Existem fatores de risco que podem estar associados com o câncer colorretal, mas que ainda não há evidências suficientes:
- Estilo de vida sedentário (estar sentado por longos períodos de tempo). Tem sido associado a um risco maior de câncer colorretal, particularmente de câncer no cólon distal e no reto.
Os laxantes não são considerados um fator de risco para o câncer colorretal. Há outros fatores cujo efeito ainda é desconhecido, como dietas ricas em gordura, a remoção cirúrgica da vesícula biliar (colecistectomia), a infecção por Helicobacter pylori e os subprodutos da água potável clorada.
PROGNÓSTICO E SOBREVIDA PARA O CÂNCER COLORRETAL
Os seguintes fatores determinam qual será o prognóstico do câncer colorretal:
- Estagio do câncer. É o fator mais confiável para dar um prognóstico para o câncer colorretal. Tal como acontece com a maioria dos cânceres, quanto mais cedo seja a fase do câncer colorretal melhor será o resultado. Os tumores que se encontram apenas no revestimento do cólon ou do reto tem um prognóstico mais favorável do que os que cresceram através da parede muscular ou se espalharam para outros órgãos.
- Extensão para os gânglios linfáticos. Quanto menos nódulos linfáticos estejam comprometidos pelo câncer, melhor será o prognóstico.
- Obstrução intestinal ou perfuração. Se o tumor não bloqueou o cólon ou não cresceu através da parede do cólon ou do reto (perfuração), o prognóstico é mais favorável.
- Invasão dos vasos sanguíneos. Se o tumor não invadiu os vasos sanguíneos, o prognóstico é melhor do que se o câncer se espalhou para eles.
- A invasão dos vasos linfáticos. Se o tumor invadiu somente os gânglios linfáticos, mas não se propagou aos vasos linfáticos, o prognóstico é melhor do que nos casos onde o tumor invade os vasos linfáticos.
- Grau do tumor. O grau descreve a agressividade do tumor. Quanto menor for o grau, melhor é o prognóstico.
- Tipo de tumor. Os tumores colorretais de tipo medular têm um prognóstico melhor do que outros tipos, como o de anel de sinete, o mucinoso, os carcinomas de pequenas células e neuroendócrino de alto grau.
- Invasão perineural. Os tumores que não invadiram os nervos que estão próximos a eles, costumam ter um prognóstico melhor.
- Instabilidade de microssatélites. Os microssatélites são secções repetidas de DNA. Quando há instabilidade nos microssatélite, o número normal das secções de repetições muda. Isto acontece como resultado de mutações nos genes que normalmente reparam erros durante a replicação do DNA. Um alto grau de instabilidade de microssatélites tem um prognóstico mais favorável.
- Teor de DNA. As células tumorais que têm um número normal de cromossomos (diplóides) têm um prognóstico melhor do que aquelas com um número anormal (aneuploidia). A perda parcial do cromossomo 18 ocorre em cerca de metade dos casos de câncer colorretal. As pessoas que não perderam parte do cromossomo 18 têm um prognóstico melhor do que aquelas com perda parcial deste cromossomo.
- Antígeno carcinoembrionário. É um marcador tumoral que se filtra fora das células cancerosas e pode ser medido no sangue. No entanto, ainda há algum debate sobre a confiabilidade desse marcador, mas acredita-se que quanto menor o nível deste antígeno antes da cirurgia, melhor será o prognóstico.
- Margens cirúrgicas. Quando se elimina um tumor colorretal, o cirurgião remove também uma margem de tecido saudável ao redor do tumor. As margens claras sugerem um melhor prognóstico do que as margens que têm células cancerosas.
- Resposta inflamatória ao tumor. A presença de inflamação ao redor do tumor indica que o corpo está tentando combate-lo e pode indicar um prognóstico melhor.
- Estado funcional. Pessoas com um estado funcional alto (índice de Karnofsky de 70 ou mais) tem um prognóstico mais favorável do que aquelas com um estado de menor rendimento.
A sobrevivência relativa de 5 anos para o câncer colorretal é de 65%. Isto significa que, em média, as pessoas diagnosticadas com câncer colorretal tem 65% de probabilidade de viver 5 anos (ou mais) após o diagnóstico, em comparação com os da população em geral que não têm câncer.
No entanto, a sobrevivência varia de acordo com cada estagio do câncer colorretal. Geralmente, quanto mais cedo for diagnosticado e tratado, melhor o resultado. O câncer colorretal frequentemente responde bem ao tratamento.
TRATAMENTO DO CÂNCER DE CÓLON
As opções de tratamento para câncer de cólon são: cirurgia, quimioterapia e radioterapia.
Cirurgia do Câncer de Cólon
Existem diferentes opções de cirurgia para combater o câncer de cólon:
- Remoção de um pólipo (polipectomia). Pólipo não é câncer, mas pode haver células cancerosas em seu interior. Se os pólipos são encontrados durante a colonoscopia ou sigmoidoscopia, estes são extraídos e revisados para detectar se ha presença de células cancerosas.
- Remoção de tumores da camada de mucosa do cólon (excisão local ou ressecção endoscópica da mucosa).
- Remoção de uma parte do cólon (colectomia, ressecção intestinal parcial).
- Remoção total do cólon (colectomia, ressecção intestinal total).
- Eliminação de todos os órgãos do cólon, reto e pélvicos (exenteração pélvica).
- Eliminação do câncer de cólon, que se espalhou para o fígado ou pulmões (metástases).
Quimioterapia para o Câncer de Cólon
A quimioterapia para o câncer do cólon pode incluir: 5-fluorouracilo (5-FU), ácido folínico (leucovorina), oxaliplatina, capecitabina, irinotecano e raltitrexed.
A quimioterapia é, por vezes, injetada diretamente na artéria hepática, no fígado, para o tratamento de metástases hepáticas (perfusão da artéria hepática).
Terapia direcionada
Pode ser administrada sozinha ou em combinação com a quimioterapia para o tratamento da doença avançada.
A terapia direcionada para o câncer de cólon pode incluir: bevacizumab, cetuximab e panitumumab.
Radioterapia
Pode incluir radioterapia de feixe externo para aliviar os sintomas da doença em estagio avançado.
Ablação por radiofrequência
Às vezes, é utilizada para o tratamento de metástases hepática.
O seguimento após a conclusão do tratamento é importante, especialmente nos primeiros 2-3 anos após o tratamento.
Em relação às opções de tratamento para o câncer retal são as mesmas que para o câncer de colon, exceto a cirurgia que pode incluir:
- Eliminação de tumores na mucosa do reto (excisão local ou ressecção endoscópica da mucosa).
- Eliminação do reto e mesorreto (excisão total do mesorreto).
- Remoção de uma parte do cólon descendente, o cólon sigmóide, a totalidade ou parte do reto e seu mesorreto associado (ressecção anterior baixa).
- Eliminação total ou parcial do cólon sigmóide e todo o reto (proctectomia).
- Eliminação de uma parte do cólon sigmóide, reto, ânus, mesorreto e os músculos anais (ressecção perineal abdominal).
- Eliminação de todos os órgãos do cólon, reto e pélvicos (exenteração pélvica).
- A remoção do câncer retal que se espalhou para o fígado ou pulmões (metástases).
Quanto à radioterapia, a radiação de feixe externo é o tipo mais comum de radiação usada para tratar pessoas com câncer retal, mas a radiação intracavitária (radiação administrada através de um dispositivo colocado no reto), ou a braquiterapia, também podem ser usadas.